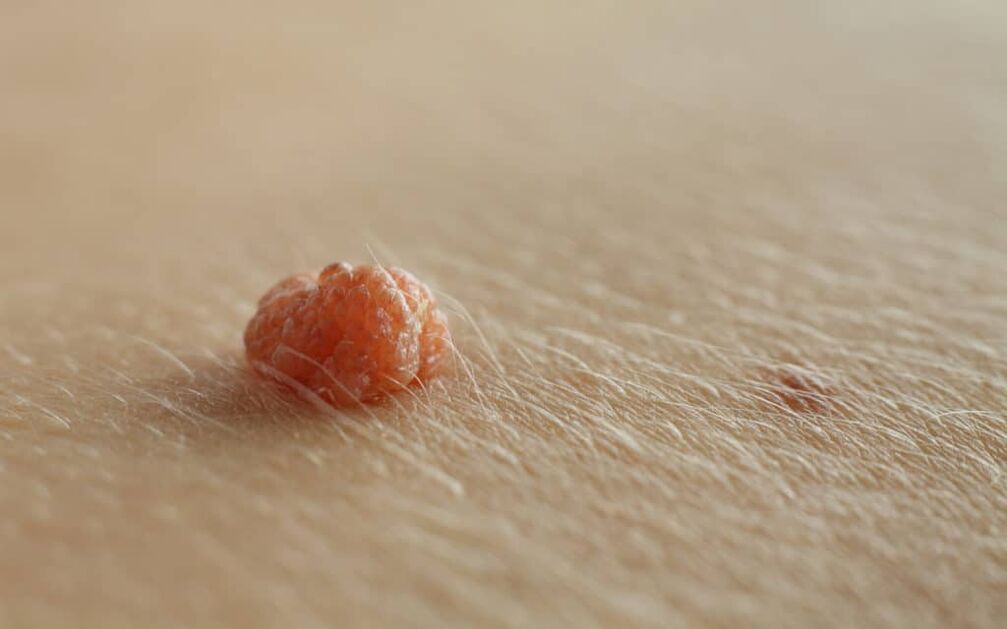
Τα κονδυλώματα του πέους είναι η πιο κοινή σεξουαλικά μεταδιδόμενη ασθένεια στους άνδρες και προκαλούνται από τον ιό των ανθρώπινων θηλωμάτων (HPV). Τα κονδυλώματα του πέους εμφανίζονται συνήθως ως μαλακές, με χρώμα σάρκας έως καφέ πλάκες στη βάλανο και τον άξονα του πέους.
Για να παρέχεται μια ενημερωμένη επισκόπηση της τρέχουσας κατανόησης, διάγνωσης και θεραπείας των κονδυλωμάτων του πέους, πραγματοποιήθηκε μια ανασκόπηση χρησιμοποιώντας βασικούς όρους και φράσεις όπως "κονδυλώματα πέους" και "κονδυλώματα των γεννητικών οργάνων". Η στρατηγική αναζήτησης περιλάμβανε μετα-αναλύσεις, τυχαιοποιημένες ελεγχόμενες δοκιμές, κλινικές δοκιμές, μελέτες παρατήρησης και ανασκοπήσεις.
Επιδημιολογία
Η λοίμωξη από τον HPV είναι η πιο κοινή σεξουαλικά μεταδιδόμενη ασθένεια παγκοσμίως. Η μόλυνση από τον HPV δεν σημαίνει ότι ένα άτομο θα αναπτύξει κονδυλώματα των γεννητικών οργάνων. Υπολογίζεται ότι το 0, 5-5% των σεξουαλικά ενεργών νεαρών ενηλίκων έχουν κονδυλώματα των γεννητικών οργάνων κατά τη φυσική εξέταση. Η νόσος κορυφώνεται στα 25 – 29 έτη.
αιτιοπαθογένεση
Ο HPV είναι ένας μη περιτυλιγμένος δίκλωνος ιός καψιδίου DNA που ανήκει στο γένος Papillomavirus της οικογένειας Papillomaviridae και μολύνει μόνο τους ανθρώπους. Ο ιός έχει ένα κυκλικό γονιδίωμα μήκους 8 κιλοβάσεων που κωδικοποιεί οκτώ γονίδια, συμπεριλαμβανομένων των γονιδίων για δύο ενθυλακωτικές δομικές πρωτεΐνες, δηλαδή τις L1 και L2. Το σωματίδιο που μοιάζει με ιό που περιέχει L1 χρησιμοποιείται στην παραγωγή εμβολίων HPV. Τα L1 και L2 μεσολαβούν στη μόλυνση από τον HPV.
Είναι επίσης πιθανό να μολυνθείτε από διαφορετικούς τύπους HPV ταυτόχρονα. Στους ενήλικες, η λοίμωξη των γεννητικών οργάνων από τον ιό HPV μεταδίδεται κυρίως μέσω της σεξουαλικής επαφής και σπανιότερα μέσω του στοματικού σεξ, του σεξ δέρμα με δέρμα και των φιμιδών. Στα παιδιά, η λοίμωξη από τον ιό HPV μπορεί να εμφανιστεί ως αποτέλεσμα σεξουαλικής κακοποίησης, κάθετης μετάδοσης, αυτομόλυνσης, μόλυνσης μέσω στενής οικιακής επαφής και από φομίτες. Ο HPV διεισδύει στα κύτταρα της βασικής στοιβάδας της επιδερμίδας μέσω μικροτραυμάτων στο δέρμα ή τη βλεννογόνο μεμβράνη.
Η περίοδος επώασης μιας λοίμωξης είναι 3 εβδομάδες έως 8 μήνες, με μέσο όρο 2 έως 4 μήνες. Η ασθένεια εμφανίζεται συχνότερα σε άτομα με τους ακόλουθους προδιαθεσικούς παράγοντες: ανοσοανεπάρκεια, σεξουαλική επαφή χωρίς προστασία, πολλαπλούς σεξουαλικούς συντρόφους, σεξουαλικό σύντροφο με πολλαπλούς σεξουαλικούς συντρόφους, ιστορικό σεξουαλικά μεταδιδόμενων λοιμώξεων, πρώιμη σεξουαλική δραστηριότητα, μικρότερο χρονικό διάστημα μεταξύ συνάντησης νέων τους συντρόφους και τη σεξουαλική επαφή, που ζουν μαζί του, να μην περιτμηθεί και να καπνίσει. Άλλοι προδιαθεσικοί παράγοντες περιλαμβάνουν υγρασία, διαβροχή, τραύμα και επιθηλιακά ελαττώματα στην περιοχή του πέους.
Ιστοπαθολογία
Η ιστολογική εξέταση δείχνει θηλωμάτωση, εστιακή παρακεράτωση, σοβαρή ακάνθωση, πολλαπλά κενοτοπιασμένα κοιλοκύτταρα, αγγειακή διάταση και μεγάλα κοκκία κερατοϋαλίνης.
Κλινικές ΕΚΔΗΛΩΣΕΙΣ
Τα κονδυλώματα του πέους είναι συνήθως ασυμπτωματικά και μπορεί περιστασιακά να προκαλέσουν κνησμό ή πόνο. Τα κονδυλώματα των γεννητικών οργάνων εντοπίζονται συνήθως στο κρανίο, τη βάλανο, το εσωτερικό της ακροποσθίας και τη στεφανιαία αύλακα. Κατά την έναρξη της νόσου, τα κονδυλώματα του πέους εμφανίζονται συνήθως ως μικρές, διακριτές, μαλακές, λείες, μαργαριταρένιες βλατίδες σε σχήμα θόλου.
Οι βλάβες μπορεί να εμφανιστούν μεμονωμένες ή σε ομάδες (ομαδοποιημένες). Μπορούν να έχουν μίσχο ή ευρεία βάση (άμισχα). Με την πάροδο του χρόνου, οι βλατίδες μπορούν να συγχωνευθούν σε πλάκες. Τα κονδυλώματα μπορεί να είναι νηματοειδή, εξωφυτικά, θηλωματώδη, κονδυλώματα, υπερκερατωτικά, εγκεφαλικά, μυκητιακά ή κουνουπιδιού. Το χρώμα μπορεί να είναι χρώματος σάρκας, ροζ, κοκκινωπό, καφέ, μωβ ή υπερχρωματισμένο.
διάγνωση
Η διάγνωση γίνεται κλινικά, συνήθως με βάση το ιστορικό και την εξέταση. Η δερματοσκόπηση και η in vivo συνεστιακή μικροσκοπία συμβάλλουν στη βελτίωση της διαγνωστικής ακρίβειας. Μορφολογικά, τα κονδυλώματα μπορεί να διαφέρουν από σχήμα δακτύλου σε σχήμα επίφυσης έως μωσαϊκό. Τα χαρακτηριστικά της αγγείωσης περιλαμβάνουν σπειραματικά, φουρκέτα και στίγματα αγγεία. Η θηλωμάτωση είναι βασικό χαρακτηριστικό των κονδυλωμάτων. Ορισμένοι συγγραφείς προτείνουν τη χρήση του τεστ οξικού οξέος (λεύκανση της επιφάνειας του κονδυλώματος όταν εφαρμόζεται οξικό οξύ) για τη διευκόλυνση της διάγνωσης των κονδυλωμάτων του πέους.
Η ευαισθησία αυτής της δοκιμής είναι υψηλή για τα υπερπλαστικά κονδυλώματα του πέους, αλλά η ευαισθησία θεωρείται χαμηλή για άλλους τύπους κονδυλωμάτων του πέους και υποκλινικά μολυσμένες περιοχές. Η βιοψία δέρματος είναι σπάνια δικαιολογημένη, αλλά θα πρέπει να λαμβάνεται υπόψη όταν υπάρχουν άτυπα χαρακτηριστικά (π. δεν ανταποκρίνεται σε διάφορες θεραπείες. Αν και ορισμένοι συγγραφείς προτείνουν διαγνωστικά PCR για τον προσδιορισμό, μεταξύ άλλων, του τύπου HPV που καθορίζει τον κίνδυνο κακοήθειας, ο τύπος HPV δεν συνιστάται στην πρακτική ρουτίνας.
Διαφορική διάγνωση
Η διαφορική διάγνωση περιλαμβάνει μαργαριτάρια πέους, κόκκους Fordyce, ακροχόρντον, κονδύλια σε σύφιλη, μολυσματοειδές, λυμνικό, λυμνικό, scabies, seborrheic, epidermal nevus όρος νεύρωμα, σβάννωμα, βοενοειδής βλατίτιδα και ακανθοκυτταρικό καρκίνωμα.
Μαργαριταρένιες βλατίδες πέουςΠαρουσιάζονται ως ασυμπτωματικές, μικρές, λείες, απαλές, κιτρινωπές, μαργαριταρένιες λευκές ή σάρκες, κωνικές ή θολοειδείς βλατίδες με διάμετρο 1 – 4 mm. Οι βλάβες είναι συνήθως ομοιόμορφες σε μέγεθος και σχήμα και συμμετρικά κατανεμημένες. Τυπικά, οι βλατίδες βρίσκονται σε μονή, διπλή ή πολλαπλές σειρές σε κύκλο γύρω από την κορυφή και την αύλακα της βαλάνου. Οι βλατίδες τείνουν να είναι πιο ορατές στην κορυφογραμμή της στεφάνης και λιγότερο ορατές προς το κρανίο.
Κόκκοι Fordyce- πρόκειται για διευρυμένους σμηγματογόνους αδένες. Στη βάλανο και τον άξονα του πέους, οι κόκκοι Fordyce εμφανίζονται ως ασυμπτωματικοί, μεμονωμένοι ή ομαδοποιημένοι, διακριτές, κρεμώδες κίτρινες, λείες βλατίδες διαμέτρου 1–2 mm. Αυτές οι βλατίδες είναι πιο ορατές στον άξονα του πέους κατά τη διάρκεια της στύσης ή όταν τραβιέται η ακροποσθία. Μερικές φορές ένα πυκνό, ασβεστώδες ή σαν τυρί υλικό μπορεί να συμπιεστεί από αυτούς τους κόκκους.
Ακροχόρδον, που ονομάζονται επίσης δερματικές ετικέτες, είναι μαλακές, με χρώμα σάρκας έως σκούρο καφέ, βλεφαρίδες ή με ευρεία βάση με λείο περίγραμμα. Μερικές φορές μπορεί να είναι υπερκερατωτικές ή να έχουν μυρμηγκιά εμφάνιση. Τα περισσότερα ακροχορδόνια έχουν διάμετρο μεταξύ 2 και 5 mm, Αν και μερικές φορές μπορεί να είναι μεγαλύτερα, ειδικά στη βουβωνική χώρα. Τα ακροχορδόνια μπορούν να εμφανιστούν σχεδόν σε οποιοδήποτε μέρος του σώματος, αλλά εμφανίζονται πιο συχνά στον λαιμό και στην ενδοτριβική περιοχή. Όταν εμφανίζονται στην περιοχή του πέους, μπορούν να μιμηθούν τα κονδυλώματα του πέους.
Condylomas lata- Πρόκειται για δερματικές βλάβες στη δευτερογενή σύφιλη που προκαλούνται από τη σπειροχαίτη Treponema pallidum. Κλινικά, τα condylomas lata εμφανίζονται ως υγρά, γκριζόλευκα, βελούδινα, επίπεδα ή σαν κουνουπίδι, φαρδιές βλατίδες ή πλάκες. Τείνουν να αναπτύσσονται σε ζεστές, υγρές περιοχές των γεννητικών οργάνων και του περίνεου. Η δευτερογενής σύφιλη χαρακτηρίζεται από ένα μη κνησμώδες, διάχυτο, συμμετρικό κηλιδοβλατιδωτό εξάνθημα στον κορμό, τις παλάμες και τα πέλματα. Οι συστηματικές εκδηλώσεις περιλαμβάνουν πονοκέφαλο, κόπωση, φαρυγγίτιδα, μυαλγία και αρθραλγία. Μπορεί να εμφανιστούν ερυθηματώδη ή υπόλευκα εξανθήματα στον βλεννογόνο του στόματος, καθώς και αλωπεκία και γενικευμένη λεμφαδενοπάθεια.
Δακτυλιοειδές κοκκίωμαείναι μια καλοήθης, αυτοπεριοριζόμενη φλεγμονώδης νόσος του χορίου και του υποδόριου ιστού. Η παθολογία χαρακτηρίζεται από ασυμπτωματικές, συμπαγείς, καφέ-μωβ, ερυθηματώδεις ή χρώματος σάρκας βλατίδες, συνήθως διατεταγμένες σε σχήμα δακτυλίου. Καθώς η νόσος εξελίσσεται, μπορεί να σημειωθεί κεντρική παλινδρόμηση. Ένας δακτύλιος από βλατίδες συχνά αναπτύσσεται μαζί για να σχηματίσει μια πλάκα σε σχήμα δακτυλίου. Τα κοκκιώματα εντοπίζονται συνήθως στις εκτεινόμενες επιφάνειες των περιφερικών άκρων, αλλά μπορούν επίσης να βρεθούν στον άξονα και τη βάλανο.
Ομαλό λειχήνα του δέρματοςείναι μια χρόνια φλεγμονώδης δερμάτωση που εκδηλώνεται ως επίπεδες, πολυγωνικές, μωβ, φαγούρες και πλάκες. Τις περισσότερες φορές, το εξάνθημα εμφανίζεται στις καμπτικές επιφάνειες των χεριών, της πλάτης, του κορμού, των ποδιών, των αστραγάλων και της βαλάνου. Περίπου το 25% των βλαβών εμφανίζονται στα γεννητικά όργανα.
Επιδερμιδικός σπίλοςείναι ένα χαμάρτωμα που προκύπτει από το εμβρυϊκό εξώδερμα και διαφοροποιείται σε κερατινοκύτταρα, αποκρινείς αδένες, εκκρινείς αδένες, τριχοθυλάκια και σμηγματογόνους αδένες. Η κλασική βλάβη είναι μια μονήρη, ασυμπτωματική, καλά περιγεγραμμένη πλάκα που ακολουθεί τις γραμμές του Blaschko. Η εμφάνιση της νόσου εμφανίζεται συνήθως τον πρώτο χρόνο της ζωής. Το χρώμα ποικίλλει από σαρκώδες έως κίτρινο και καφέ. Με την πάροδο του χρόνου, η βλάβη μπορεί να πυκνώσει και να γίνει μυρμηγκιά.
Το τριχοειδές κιρσώδες λεμφαγγείωμα είναι μια καλοήθης μεγέθυνση σε σχήμα σάκου των δερματικών και υποδόριων λεμφαδένων. Η κατάσταση χαρακτηρίζεται από συστάδες φυσαλίδων που μοιάζουν με ωοτοκία βατράχων. Το χρώμα εξαρτάται από το περιεχόμενο: ένα υπόλευκο, κίτρινο ή ανοιχτό καφέ χρώμα οφείλεται στο χρώμα του λεμφικού υγρού, ένα κοκκινωπό ή μπλε χρώμα οφείλεται στην παρουσία ερυθρών αιμοσφαιρίων στο λεμφικό υγρό ως αποτέλεσμα αιμορραγίας. Οι φουσκάλες μπορεί να αλλάξουν και να αποκτήσουν μυρμηγκιά εμφάνιση. Τις περισσότερες φορές στα άκρα, λιγότερο συχνά στην περιοχή των γεννητικών οργάνων.
Αφροδίσιο λεμφοκοκκίωμαείναι ένα σεξουαλικά μεταδιδόμενο νόσημα που προκαλείται από Chlamydia trachomatis. Η νόσος χαρακτηρίζεται από μια παροδική, ανώδυνη βλατίδα των γεννητικών οργάνων και, πιο σπάνια, από διάβρωση, έλκος ή φλύκταινα, ακολουθούμενη από βουβωνική και/ή μηριαία λεμφαδενοπάθεια που ονομάζονται βουβοί.
Γενικά,Συριγγώματαείναι ασυμπτωματικές, μικρές, μαλακές ή πυκνές, με χρώμα σάρκας ή καφέ βλατίδες με διάμετρο 1–3 mm. Βρίσκονται κυρίως στην περικογχική περιοχή και στα μάγουλα. Ωστόσο, συριγγώματα μπορεί να εμφανιστούν στο πέος και στους γλουτούς. Όταν τα συριγγώματα εντοπίζονται στο πέος, μπορεί να συγχέονται με τα κονδυλώματα του πέους.
Σβαννόμας- Πρόκειται για νεοπλάσματα που προέρχονται από κύτταρα Schwann. Το σβάννωμα του πέους συνήθως εμφανίζεται ως ένα ενιαίο, ασυμπτωματικό, βραδέως αναπτυσσόμενο εξόγκωμα στο πίσω μέρος του άξονα του πέους.
Bowenoid papulosisείναι μια προκαρκινική εστιακή ενδοεπιδερμική δυσπλασία που συνήθως εμφανίζεται ως πολλαπλές κοκκινοκαφέ βλατίδες ή πλάκες στην ανογεννητική περιοχή, ιδιαίτερα στο πέος. Η παθολογία συνάδει με το ακανθοκυτταρικό καρκίνωμα in situ. Το διηθητικό ακανθοκυτταρικό καρκίνωμα εξελίσσεται στο 2 έως 3% των περιπτώσεων.
Γενικά,Ακανθοκυτταρικό καρκίνωμαΤο πέος εκδηλώνεται με τη μορφή ενός όγκου, έλκους ή ερυθηματώδους βλάβης. Το εξάνθημα μπορεί να είναι κονδυλώδες, λευκοπλακικό ή σκληρωτικό. Η προτιμώμενη θέση είναι η βάλανο, ακολουθούμενη από την ακροποσθία και τον άξονα του πέους.
Επιπλοκές
Τα κονδυλώματα του πέους μπορούν να προκαλέσουν σημαντική ανησυχία ή αγωνία στον ασθενή και τον σεξουαλικό τους σύντροφο λόγω της αισθητικής τους εμφάνισης και της μεταδοτικότητάς τους, του στιγματισμού, των ανησυχιών σχετικά με τη μελλοντική γονιμότητα και τον κίνδυνο καρκίνου και τη συσχέτισή τους με άλλα σεξουαλικά μεταδιδόμενα νοσήματα. Υπολογίζεται ότι το 20-34% των προσβεβλημένων ασθενών έχουν υποκείμενα σεξουαλικά μεταδιδόμενα νοσήματα. Οι ασθενείς συχνά βιώνουν συναισθήματα ενοχής, ντροπής, χαμηλής αυτοεκτίμησης και άγχους. Τα άτομα με κονδυλώματα του πέους είναι πιο πιθανό να υποφέρουν από σεξουαλική δυσλειτουργία, κατάθλιψη και άγχος σε σύγκριση με τον υγιή πληθυσμό. Αυτή η κατάσταση μπορεί να έχει αρνητικές ψυχοκοινωνικές επιπτώσεις στον ασθενή και να επηρεάσει αρνητικά την ποιότητα ζωής του. Μεγάλες εξωφυτικές βλάβες μπορεί να αιμορραγούν, να προκαλέσουν απόφραξη της ουρήθρας και να παρεμποδίσουν τη σεξουαλική επαφή. Ο κακοήθης μετασχηματισμός είναι σπάνιος, εκτός από ανοσοκατεσταλμένα άτομα. Οι ασθενείς με κονδυλώματα του πέους διατρέχουν αυξημένο κίνδυνο να αναπτύξουν καρκίνο των γεννητικών οργάνων, καρκίνο κεφαλής και καρκίνου του τραχήλου λόγω της ταυτόχρονης μόλυνσης με HPV υψηλού κινδύνου.
πρόβλεψη
Εάν δεν δοθεί θεραπεία, τα κονδυλώματα των γεννητικών οργάνων μπορεί να υποχωρήσουν από μόνα τους, να παραμείνουν αμετάβλητα ή να αυξηθούν σε μέγεθος και αριθμό. Περίπου το ένα τρίτο των κονδυλωμάτων του πέους υποχωρούν χωρίς θεραπεία και ο μέσος χρόνος εξαφάνισης είναι περίπου 9 μήνες. Με την κατάλληλη θεραπεία, το 35 έως 100% των κονδυλωμάτων εξαφανίζονται μέσα σε 3 έως 16 εβδομάδες. Αν και τα κονδυλώματα εξαφανίζονται, η μόλυνση από τον HPV μπορεί να επιμείνει και να προκαλέσει υποτροπή. Τα ποσοστά υποτροπής κυμαίνονται από 25 έως 67% εντός 6 μηνών από τη θεραπεία. Ένα υψηλότερο ποσοστό υποτροπών εμφανίζεται σε ασθενείς με υποκλινική λοίμωξη, υποτροπιάζουσα λοίμωξη (επαναμόλυνση) μετά τη σεξουαλική επαφή και παρουσία ανοσοανεπάρκειας.
Θεραπεία
Η ενεργός θεραπεία των κονδυλωμάτων του πέους είναι προτιμότερη από τη μετέπειτα φροντίδα, επειδή οδηγεί σε ταχύτερη επίλυση των βλαβών, μειώνει τον φόβο μόλυνσης του συντρόφου, ανακουφίζει από τη συναισθηματική δυσφορία, βελτιώνει την αισθητική εμφάνιση, μειώνει το κοινωνικό στίγμα που σχετίζεται με βλάβες του πέους και ανακουφίζει από συμπτώματα (π. κνησμός, πόνος ή αιμορραγία). Τα κονδυλώματα του πέους που επιμένουν για περισσότερα από δύο χρόνια είναι σημαντικά λιγότερο πιθανό να εξαφανιστούν από μόνα τους, επομένως θα πρέπει πρώτα να προσφερθεί ενεργή θεραπεία. Η συμβουλευτική σεξουαλικών συντρόφων είναι υποχρεωτική. Συνιστάται επίσης έλεγχος για σεξουαλικά μεταδιδόμενα νοσήματα.
Οι ενεργές θεραπείες μπορούν να χωριστούν σε μηχανικές, χημικές, ανοσοτροποποιητικές και αντιικές θεραπείες. Υπάρχουν πολύ λίγες λεπτομερείς συγκρίσεις διαφορετικών μεθόδων θεραπείας μεταξύ τους. Η αποτελεσματικότητα ποικίλλει ανάλογα με τη μέθοδο θεραπείας. Μέχρι σήμερα, καμία θεραπεία δεν έχει αποδειχθεί σταθερά ανώτερη από άλλες θεραπείες. Η επιλογή της θεραπείας θα πρέπει να εξαρτάται από τις δεξιότητες του γιατρού, την προτίμηση και την ανοχή του ασθενούς στη θεραπεία, καθώς και από τον αριθμό των κονδυλωμάτων και τη σοβαρότητα της νόσου. Θα πρέπει επίσης να ληφθούν υπόψη η συγκριτική αποτελεσματικότητα, η ευκολία χορήγησης, οι παρενέργειες, το κόστος και η διαθεσιμότητα της θεραπείας. Γενικά, η αυτοχορηγούμενη θεραπεία θεωρείται λιγότερο αποτελεσματική από την αυτοχορηγούμενη θεραπεία.
Ο ασθενής πραγματοποιεί τη θεραπεία στο σπίτι (σύμφωνα με τη συνταγή του γιατρού)
Μέθοδοι θεραπείας στην κλινική
Οι μέθοδοι που χρησιμοποιούνται στην κλινική περιλαμβάνουν ποδοφυλλίνη, κρυοθεραπεία υγρού αζώτου, διχλωροξικό οξύ ή τριχλωροξικό οξύ, από του στόματος σιμετιδίνη, χειρουργική εκτομή, ηλεκτροκαυτηρίαση και θεραπεία με λέιζερ διοξειδίου του άνθρακα.
Η υγρή ποδοφυλλίνη 25%, που προέρχεται από την ποδοφυλλοτοξίνη, σταματά τη μίτωση και προκαλεί νέκρωση των ιστών. Το φάρμακο εφαρμόζεται απευθείας στο κονδυλωμάτων του πέους μία φορά την εβδομάδα για 6 εβδομάδες (μέγιστο 0, 5 ml ανά θεραπεία). Η ποδοφυλλίνη πρέπει να ξεπλένεται 1 έως 4 ώρες μετά τη θεραπεία και δεν πρέπει να εφαρμόζεται σε περιοχές με υψηλή υγρασία του δέρματος. Η αποτελεσματικότητα της αφαίρεσης των κονδυλωμάτων φτάνει το 62%. Λόγω αναφορών τοξικότητας, συμπεριλαμβανομένων θανάτων, που σχετίζονται με τη χρήση της ποδοφυλλίνης, το podofilox, το οποίο έχει πολύ καλύτερο προφίλ ασφάλειας, θεωρείται προτιμώμενο.
Το υγρό άζωτο, η θεραπεία εκλογής για τα κονδυλώματα του πέους, μπορεί να εφαρμοστεί απευθείας στο κονδυλωμάτων και 2 mm γύρω του χρησιμοποιώντας ένα μπουκάλι ψεκασμού ή ένα απλικατέρ με βαμβακερή μύτη. Το υγρό άζωτο προκαλεί βλάβη στους ιστούς και κυτταρικό θάνατο παγώνοντας γρήγορα σε κρυστάλλους πάγου. Η ελάχιστη θερμοκρασία που απαιτείται για την καταστροφή των κονδυλωμάτων είναι -50 ° C, αν και ορισμένοι συγγραφείς πιστεύουν ότι οι -20 ° C είναι επίσης αποτελεσματικοί.
Η αποτελεσματικότητα της αφαίρεσης των κονδυλωμάτων φτάνει το 75%. Οι παρενέργειες περιλαμβάνουν πόνο κατά τη διάρκεια της θεραπείας, ερύθημα, απολέπιση, δημιουργία φυσαλίδων, διάβρωση, εξέλκωση και δυσχρωμία στο σημείο εφαρμογής. Μια πρόσφατη τυχαιοποιημένη δοκιμή φάσης ΙΙ σε 16 Ιρανούς άνδρες με κονδυλώματα των γεννητικών οργάνων έδειξε ότι η κρυοθεραπεία με το σκεύασμα Wartner, το οποίο περιείχε ένα μείγμα από 75% διμεθυλαιθέρα και 25% προπάνιο, ήταν επίσης αποτελεσματική. Απαιτείται περαιτέρω έρευνα για να επιβεβαιωθεί ή να διαψευσθεί αυτό το συμπέρασμα. Πρέπει να πούμε ότι η κρυοθεραπεία με τη σύνθεση του Wartner είναι λιγότερο αποτελεσματική από την κρυοθεραπεία με υγρό άζωτο.
Το διχλωροξικό οξύ και το τριχλωροξικό οξύ μπορούν να χρησιμοποιηθούν για τη θεραπεία μικρών κονδυλωμάτων του πέους επειδή η ικανότητά τους να διεισδύουν στο δέρμα είναι περιορισμένη. Κάθε ένα από αυτά τα οξέα λειτουργεί με την πήξη των πρωτεϊνών, που ακολουθείται από την καταστροφή των κυττάρων και την επακόλουθη αφαίρεση του κονδυλώματος του πέους. Μπορεί να εμφανιστεί αίσθημα καύσου στο σημείο εφαρμογής. Οι υποτροπές συμβαίνουν εξίσου συχνά μετά τη χρήση διχλωροοξικού οξέος ή τριχλωροξικού οξέος όπως και με άλλες μεθόδους. Το φάρμακο μπορεί να χρησιμοποιηθεί έως και τρεις φορές την εβδομάδα. Η αποτελεσματικότητα της αφαίρεσης των κονδυλωμάτων είναι μεταξύ 64 και 88%.
Ηλεκτροπηξία, θεραπεία με λέιζερ, λέιζερ διοξειδίου του άνθρακα ή χειρουργική εκτομή μέσω μηχανικής καταστροφής του κονδυλώματος μπορεί να χρησιμοποιηθεί για μεγαλύτερα κονδυλώματα ή ομάδες κονδυλωμάτων που είναι δύσκολο να αφαιρεθούν χρησιμοποιώντας συντηρητικές μεθόδους θεραπείας. Οι μέθοδοι μηχανικής θεραπείας είναι πιο αποτελεσματικές, αλλά η χρήση τους ενέχει μεγαλύτερο κίνδυνο δημιουργίας ουλών στο δέρμα. Η τοπική αναισθησία που εφαρμόζεται σε μη αποφρακτικές βλάβες 20 λεπτά πριν από τη διαδικασία ή ένα μείγμα τοπικών αναισθητικών που εφαρμόζεται σε αποφρακτικές βλάβες μία ώρα πριν από τη διαδικασία θα πρέπει να θεωρούνται ως μέτρα για την ανακούφιση της ενόχλησης και του πόνου κατά τη διάρκεια της διαδικασίας. Γενική αναισθησία μπορεί να χρησιμοποιηθεί για χειρουργική αφαίρεση μεγάλων βλαβών.
Εναλλακτικές θεραπείες
Οι ασθενείς που δεν ανταποκρίνονται στις αρχικές θεραπείες μπορεί να ανταποκριθούν σε άλλες θεραπείες ή σε συνδυασμό θεραπειών. Η θεραπεία δεύτερης γραμμής περιλαμβάνει τοπική, ενδοβλαβική ή ενδοφλέβια σιδοφοβίρη, τοπική 5-φθοροουρακίλη και τοπική μεβουτική ινγενόλη.
Σε ανοσοκατεσταλμένους ασθενείς με ανθεκτικά κονδυλώματα, μπορεί να εξεταστεί το ενδεχόμενο αντιιικής θεραπείας με cidofovir. Το Cidofovir είναι ένα άκυκλο φωσφονικό νουκλεοζίτη που αναστέλλει ανταγωνιστικά την ιική πολυμεράση DNA, εμποδίζοντας έτσι την αντιγραφή του ιού.
Οι παρενέργειες του τοπικού (ενδοτραυματικού) cidofovir περιλαμβάνουν ερεθισμό, διάβρωση, μεταφλεγμονώδεις χρωστικές αλλαγές και επιφανειακές ουλές στο σημείο εφαρμογής. Η κύρια παρενέργεια της ενδοφλέβιας χορήγησης cidofovir είναι η νεφροτοξικότητα, η οποία μπορεί να προληφθεί με ενυδάτωση με φυσιολογικό ορό και προβενεσίδη.
πρόληψη
Τα κονδυλώματα των γεννητικών οργάνων μπορούν να προληφθούν σε κάποιο βαθμό καθυστερώντας τη σεξουαλική δραστηριότητα και περιορίζοντας τον αριθμό των σεξουαλικών συντρόφων. Τα προφυλακτικά από λάτεξ μειώνουν τη μετάδοση του HPV όταν χρησιμοποιούνται με συνέπεια και σωστά. Οι σεξουαλικοί σύντροφοι με κονδυλώματα των γεννητικών οργάνων πρέπει να υποβάλλονται σε θεραπεία.
Τα εμβόλια HPV είναι αποτελεσματικά πριν από τη σεξουαλική δραστηριότητα και χρησιμοποιούνται για την πρωτογενή πρόληψη λοιμώξεων. Αυτό συμβαίνει επειδή τα εμβόλια δεν παρέχουν προστασία από ασθένειες που προκαλούνται από εμβολιασμένους τύπους HPV που ένα άτομο απέκτησε μέσω προηγούμενης σεξουαλικής δραστηριότητας. Η Συμβουλευτική Επιτροπή για τις Πρακτικές Ανοσοποίησης των Κέντρων Ελέγχου και Πρόληψης Νοσημάτων, της Αμερικανικής Ακαδημίας Παιδιατρικής, του Αμερικανικού Κολλεγίου Μαιευτήρων και Γυναικολόγων, της Αμερικανικής Ακαδημίας Οικογενειακής Ιατρικής και της Διεθνούς Εταιρείας για τον ιό των ανθρώπινων θηλωμάτων συνιστούν τον τακτικό εμβολιασμό κοριτσιών και αγοριών με HPV - Εμβόλιο.
Η ηλικία-στόχος εμβολιασμού για κορίτσια και αγόρια είναι 11 – 12 ετών. Το εμβόλιο μπορεί να χορηγηθεί ήδη από την ηλικία των 9 ετών. Τρεις δόσεις του εμβολίου HPV θα πρέπει να χορηγούνται τον μήνα 0, τους μήνες 1 έως 2 (συνήθως 2) και τον μήνα 6. Ένας συμπληρωματικός εμβολιασμός ενδείκνυται για άνδρες κάτω των 21 ετών και γυναίκες κάτω των 26 ετών εάν δεν έχουν ακόμη εμβολιαστεί στην ηλικία-στόχο. Ο εμβολιασμός συνιστάται επίσης σε ομοφυλόφιλους ή ανοσοεπαρκείς άνδρες κάτω των 26 ετών, εάν δεν έχουν ακόμη εμβολιαστεί. Ο εμβολιασμός μειώνει την πιθανότητα μόλυνσης από τον HPV και στη συνέχεια εμφάνισης κονδυλωμάτων και καρκίνου του πέους. Ο εμβολιασμός τόσο των ανδρών όσο και των γυναικών μειώνει τον κίνδυνο εμφάνισης κονδυλωμάτων των γεννητικών οργάνων στο πέος καλύτερα από τον εμβολιασμό μόνο των ανδρών, επειδή οι άνδρες μπορεί να μολύνουν τον HPV από τους σεξουαλικούς τους συντρόφους. Ο επιπολασμός των ανογεννητικών κονδυλωμάτων μειώθηκε σημαντικά από το 2008 έως το 2014 λόγω της εισαγωγής του εμβολιασμού κατά του HPV.
Δίπλωμα
Τα κονδυλώματα του πέους είναι μια σεξουαλικά μεταδιδόμενη ασθένεια που προκαλείται από τον HPV. Αυτή η παθολογία μπορεί να έχει αρνητικές ψυχοκοινωνικές επιπτώσεις στον ασθενή και να επηρεάσει αρνητικά την ποιότητα ζωής του. Αν και περίπου το ένα τρίτο των κονδυλωμάτων του πέους εξαφανίζονται χωρίς θεραπεία, η ενεργός θεραπεία προτιμάται για την επιτάχυνση της επίλυσης των κονδυλωμάτων, τη μείωση του φόβου μόλυνσης, τη μείωση του συναισθηματικού στρες, τη βελτίωση της αισθητικής εμφάνισης και τη μείωση του κοινωνικού στίγματος που σχετίζεται με τις βλάβες του πέους, μειώνει και ανακουφίζει τα συμπτώματα.
Οι ενεργές μέθοδοι θεραπείας μπορεί να είναι μηχανικές, χημικές, ανοσοτροποποιητικές και αντιικές και συχνά συνδυάζονται. Μέχρι σήμερα, καμία θεραπεία δεν έχει αποδειχθεί ανώτερη από τις άλλες. Η επιλογή της μεθόδου θεραπείας θα πρέπει να εξαρτάται από την επάρκεια του γιατρού σε αυτή τη μέθοδο, την προτίμηση και την ανοχή του ασθενούς στη θεραπεία, καθώς και από τον αριθμό των κονδυλωμάτων και τη σοβαρότητα της νόσου. Θα πρέπει επίσης να ληφθούν υπόψη η συγκριτική αποτελεσματικότητα, η ευκολία χρήσης, οι παρενέργειες, το κόστος και η διαθεσιμότητα της θεραπείας. Τα εμβόλια HPV πριν από τη σεξουαλική δραστηριότητα είναι αποτελεσματικά στην πρωτογενή πρόληψη λοιμώξεων. Η ηλικία στόχος για τον εμβολιασμό είναι τα 11 έως τα 12 έτη τόσο για τα κορίτσια όσο και για τα αγόρια.























